



本报记者 冯若冰
深夜出现持续性头痛、头胀、头晕,血压高达180/110mmHg,紧急就医排查颅脑问题却未见异常,直到左眼胀痛难忍、视力仅剩数指,才发现元凶竟是眼科急症—急性闭角型青光眼。近日,四川泰康医院通过多学科协作,成功为突发眼病的许阿姨(化名)实施手术治疗,不仅缓解了她的剧烈疼痛,更帮助其恢复了视力。
“一开始以为是血压高引起的头痛,降压后一点没好转,眼睛还越来越胀,连眼前的手指都快看不清了。”回忆起发病当晚的情形,许阿姨仍心有余悸。深夜急诊室里,医护人员先为她进行了颅脑意外排查与血压调控,但对症治疗后,头痛症状并未缓解,反而出现左眼胀痛的新情况。
接诊的眼科医生何茂竹迅速为许阿姨做了检查,结果显示其左眼视力仅剩数指,眼压高到仪器无法测量,角膜呈雾状水肿,前房极浅、虹膜膨隆明显,瞳孔轻度散大且光反射消失;进一步检查发现,许阿姨的右眼也处于前房浅、虹膜膨隆的临床前期状态。结合症状与检查结果,何茂竹判断,许阿姨是双眼原发性急性闭角型青光眼,左眼正处于急性发作阶段,而此前的头痛、血压持续不降,很可能都是青光眼急性发作引发的连锁反应。

泰康医院供图。
据介绍,急性闭角型青光眼急性发作属于眼科急症,眼压骤升会迅速损伤虹膜与视神经,拖延越久,视力受损风险越高。为抢抓救治时间,何茂竹立即会诊,安排许阿姨在急诊科室输注甘露醇,并采取缩瞳治疗,快速为眼睛“降压”。
经过紧急处理,当晚20点,许阿姨的眼压降到正常范围,持续多时的头痛症状逐渐缓解,血压也慢慢恢复平稳。次日清晨,她的头痛彻底消失,左眼视力提升至0.3,角膜水肿情况明显好转,但前房炎症较重、虹膜功能受损严重的问题仍需解决。
进一步检查显示,许阿姨双眼为高度远视,前房深度较浅、房角狭窄,“即便症状缓解,病根还在,不解决根本问题,青光眼很可能再次发作。”何茂竹解释道。
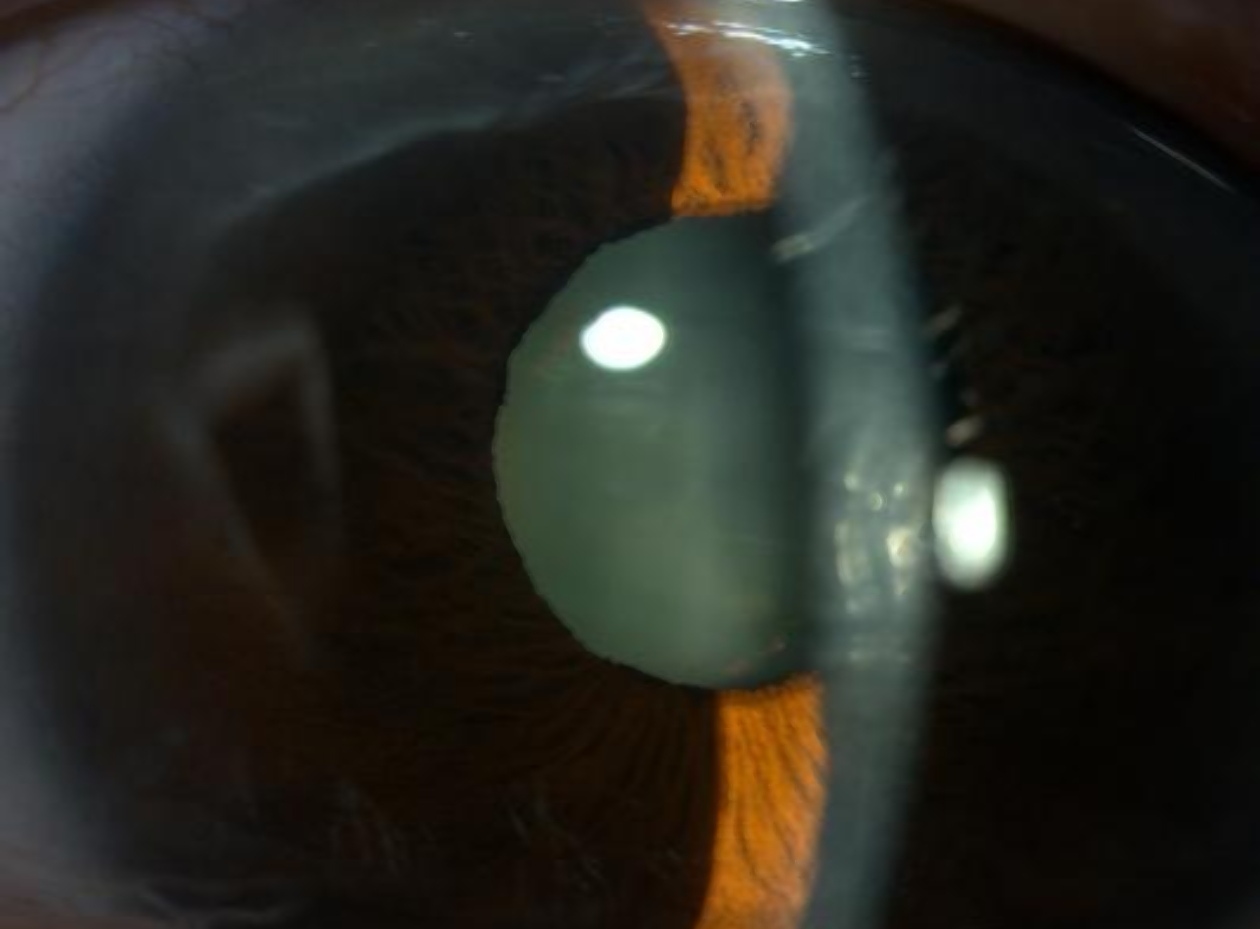
左眼术前眼压恢复正常时前节照相:角膜轻度水肿、后弹力层皱褶、前房深度极浅、周边虹膜膨隆。(医院供图)
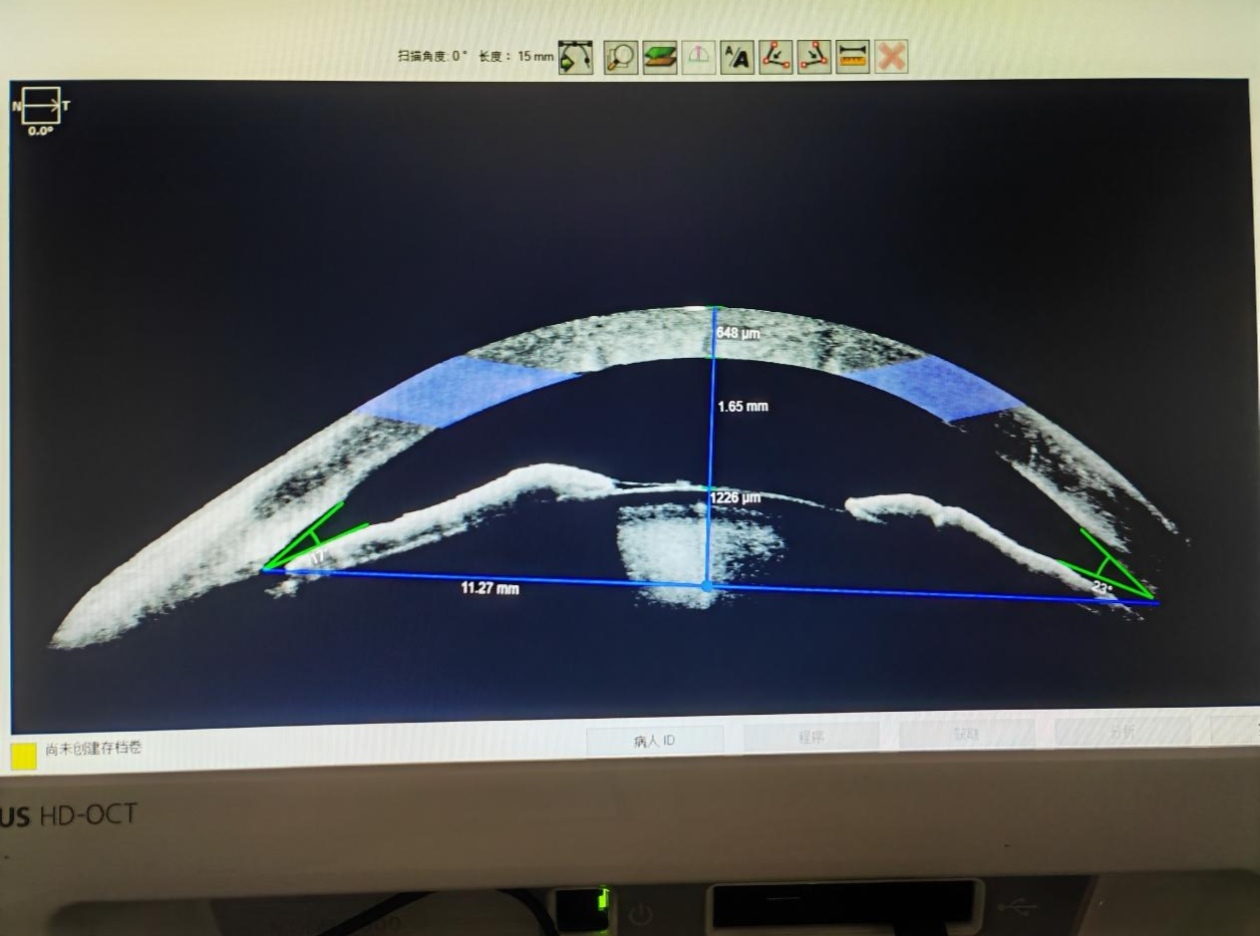
左眼术前前节OCT:左眼前房深度1.65mm(正常成年人为2.5—3.0mm)。(医院供图)
在积极抗炎、稳定眼压与血压后,12月30日,四川泰康医院眼科团队为许阿姨实施了左眼白内障摘除+人工晶体植入+房角分离术。手术既纠正了高度远视,又加深了前房和房角,减轻了前房拥挤状态,术后许阿姨左眼视力恢复到0.5。出院一周后复查,许阿姨眼部的炎症反应基本消退,她笑着说:“再也不用受那种剧痛的罪了。”家属也向医护团队表达感谢。
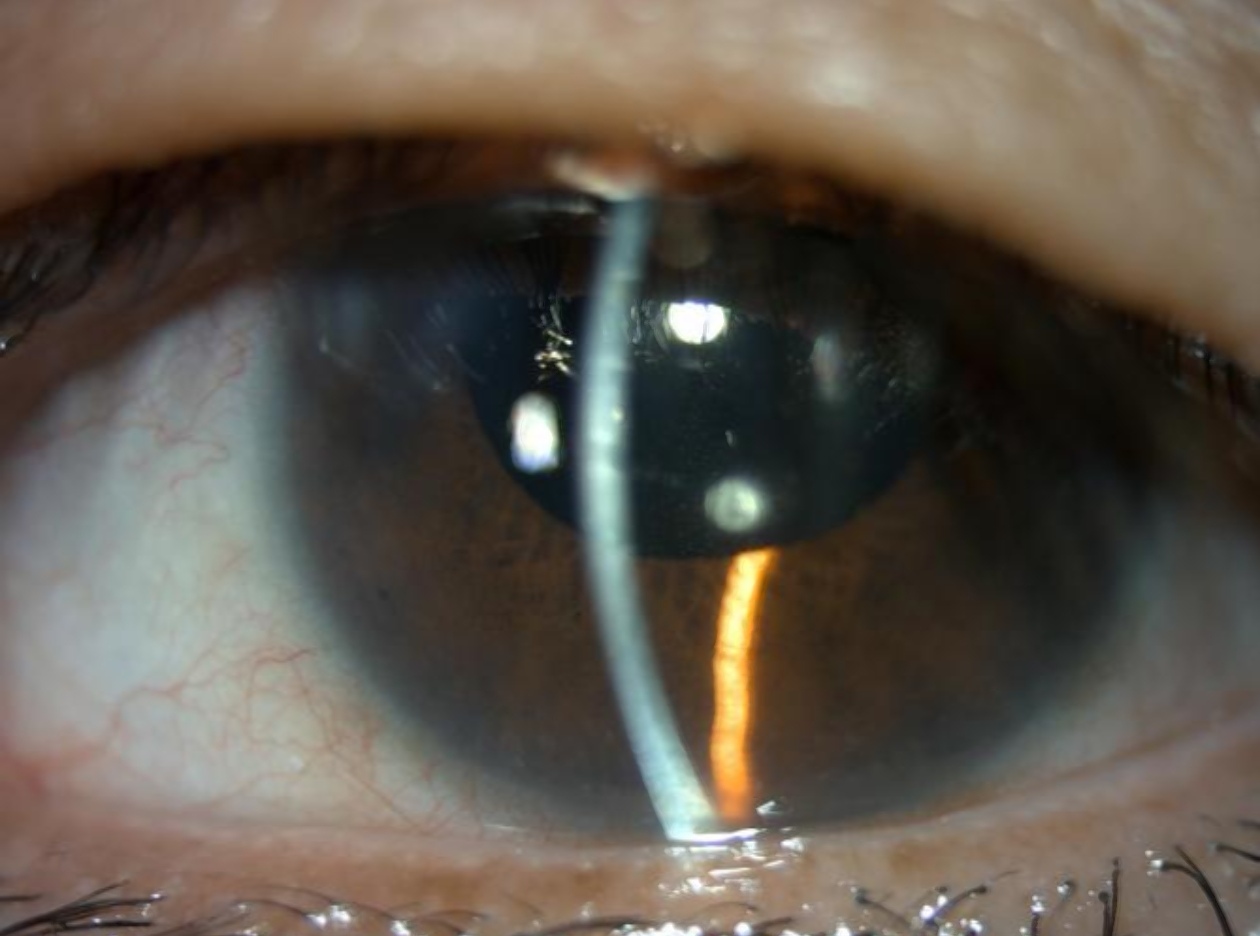
左眼术后前节照相:角膜无明显水肿、后弹力层稍显皱褶、前房深度可、周边虹膜平坦。(医院供图)
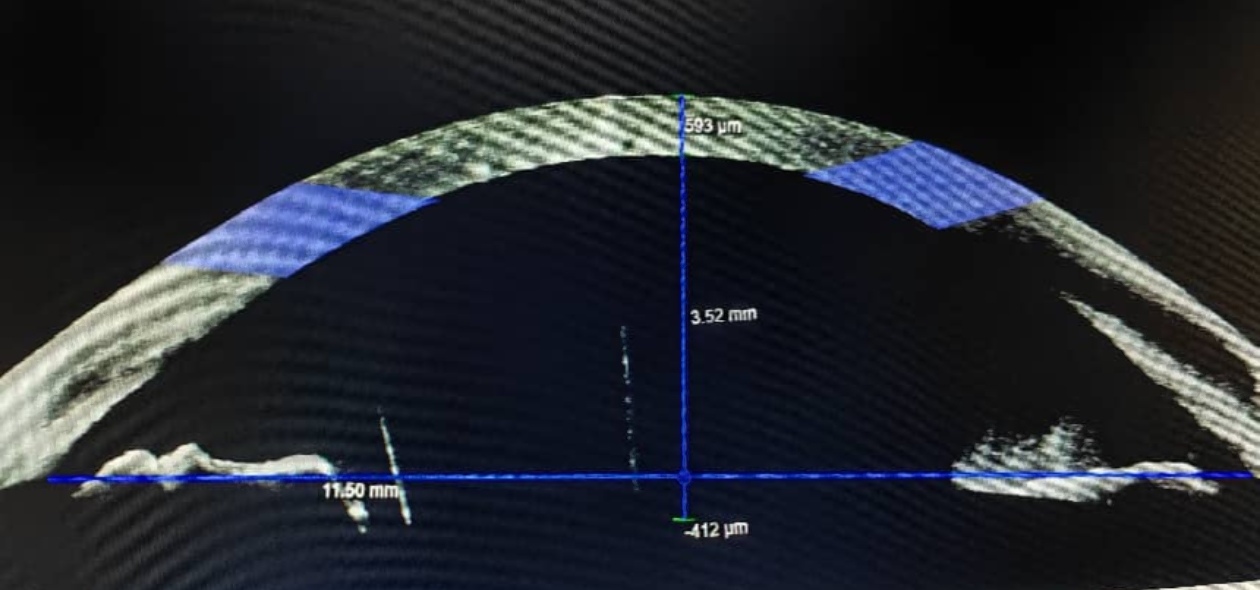
术后的前节OCT,前房深度3.52mm。(医院供图)
“原发性急性闭角型青光眼的发病,和眼球局部解剖结构异常密切相关。”何茂竹介绍,眼轴短、前房浅、房角狭窄、晶状体厚等因素,都会导致房水外流受阻,进而引发眼压急剧升高。这种疾病急性发作时,除了眼痛、视力严重下降,还会伴随头痛、恶心、血压升高等全身症状,很容易被误诊为高血压、脑血管疾病,不少患者会因此延误眼科治疗。
由于急性闭角型青光眼早期常无特殊症状,他提醒,常规进行眼压、前房深度、房角功能等眼科检查,有助于早期发现潜在风险;尤其是高度远视人群,属于青光眼高发群体,更需定期做眼部筛查。一旦出现头痛伴随眼胀、视力模糊的情况,除了排查心脑血管问题,还应及时到眼科就诊,避免因漏诊耽误最佳治疗时机。




